试管促排“用药量”竟与“成功率”负相关?!研究结果颠覆认知!
发布于:2025/4/11

许多久备不孕,或遭遇生化胎停的姐妹,将试管助孕视作解决生育困境的希望,期望借助前沿医疗手段突破难孕阻碍。
可是,也有部分姐妹遇到了试管反复失败……究竟怎样做,才能让试管之路更加顺畅,提高成功的几率呢?
今天,橄榄树生命就来和大家分享两个试管治疗中非常实用的关键点,只要你切实做到,试管成功的可能性一定会大幅提升。
在试管治疗过程中,促排药物的使用几乎是必不可少的环节。不管是何种促排药物,其核心作用机制都是借助药物提升体内促卵泡生成素(FSH)的水平。
正常生理状态下,我们的垂体能够自主分泌适量的FSH,刚好可以促使单个优势卵泡的发育、成熟,直至最终排卵。
而试管促排时,会人工注射不同来源与工艺的FSH制剂,让体内FSH含量超出正常范围。此时,FSH活性增强,能够促使更多卵泡同步发育。这样一来,卵泡成熟时,医生便能获取更多卵子,用于培育更多胚胎,从而增加受孕几率。
通常,只要在身体可承受范围内,一定区间内FSH数值越高,促进卵泡发育的作用就越强,越有可能收获更多成熟卵泡与卵子。
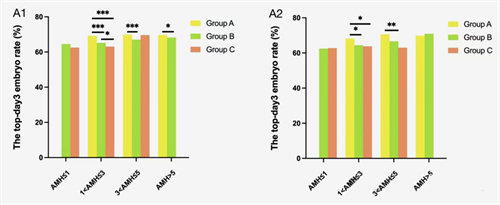
然而,一个临床回顾性研究表明,促排期间促排药物的使用剂量越高,虽然发育的卵泡确实是会更多,但是试管成功的几率反而在降低。

▲ IVF周期中总促性腺激素剂量对胚胎质量的影响:
12588例患者的回顾性分析
该研究纳入了12588名首次接受试管婴儿治疗的患者,依据促排药物使用量,将她们分为<1875iu(约每天<225iu)、1875 - 3750iu以及>3750iu三组。
同时,又按照抗缪勒管激素(AMH)水平和年龄等因素进一步细分,对比各组在胚胎质量、妊娠结局等方面的数据差异。
研究结果表明,无论在不同AMH水平组还是不同年龄组中,随着促排药物剂量上升,胚胎着床率、怀孕率以及活产率均显著下降。
促排药物用量最少的那一组,最终成功妊娠并顺利生育的比例,明显高于用药量多的组。
来自于参考文献
原因可能和以下3个因素有关:
❶卵子质量受影响:过高剂量的促排药可能干扰卵子生成与成熟,降低质量,直接影响胚胎发育和试管成功率。
❷卵子生长环境改变:促排药物的使用量越大,卵子所处的生长环境与自然生理状态下的差距就越大;过量促排药的介入,可能会打破内分泌平衡,进而对卵子的正常发育产生负面影响。
❸体内生理反应异常:促排药使用量增加,会促使更多卵泡发育,随之而来的是雌激素水平大幅升高。过高的雌激素可能引发更强烈的炎症反应和凝血反应,这些异常的生理反应会对子宫内膜容受性造成干扰,使得子宫内膜难以接纳胚胎着床,从而降低了试管成功的几率。
当然,以上这些原因目前还只是基于现有研究和临床观察做出的推测,实际情况中或许还存在其他尚未被发现的因素在起作用。
但不可否认的是,促排药物用量越多,试管成功的难度越大,这已经是当前临床中确切发生的事实。
作为我们患者,应该怎样做呢?
看到这儿,或许有姐妹会说:“这种研究让医生关注就行了,我们就算知道了也没什么用,医生用药也不是我们可以干预的……”
但实际并非如此。其实,在这项研究结果公布之前,我们就清楚,促排药用量过高不太好,可能会降低卵子质量。
既然如此,为什么现在临床上促排药用量普遍较高呢?主要有两方面原因。
满足患者的预期
在当下许多患者的期望以及现有的医疗环境里,卵泡发育数量与取卵数量,成了评判试管治疗成效的关键指标。
举例来讲,同样进行一次试管治疗,假设有两人基础卵泡均为14个。A患者有12个卵泡成功发育,取出10颗卵子,培育出6个第三天胚胎,最终养成2个囊胚;
B患者仅有6个卵泡发育,培育出5个第三天胚胎,最终养成3个囊胚。你认为哪个用药方案更好呢?
这一例子恰好契合上述临床结论,B患者用药量少,却得到了更多囊胚,也就拥有更多怀孕机会。

然而,实际情况是,若两人最终移植都未成功,当你处于A的境遇,大概率会觉得是自身卵子质量欠佳,取了10颗卵子才形成2个囊胚,后续或许会着重提升卵子质量,却不会认为是用药存在问题,毕竟14取10的成绩看似不错。
但若是你处于B的情况,可能就会质疑方案是否合理。心想自己取6个卵就配成3个胚胎了,可明明有14个卵泡呀!要是医生用药再多些,像A那样取到10个卵,说不定还能多获得两个囊胚,说不定早就成功了。
静下来,扪心自问,你是不是也会产生这样的想法呢?

正是因为当前医患关系较为脆弱,彼此信任度不足,所以在这种大环境下,倘若能够多取卵,就基本可以减少医患纠纷、降低麻烦,还能收获更多好评。
相反,少用药导致取卵数少,即便出发点是为患者着想,从患者身体状况考量,却可能遭到患者埋怨,甚至流失患者,真可谓是“吃力不讨好”。
所以,若想依据自身身体状况合理控制用药量,首先我们得更新观念,医患之间多一些信任,要深刻认识到并非用药越多、卵泡发育越多就越好。
人体的资源是有限的,过多卵泡竞争,每个卵泡获取的资源就会减少,质量自然可能下滑。我们必须先树立“质量重于数量”的观念,再带着这一理念与临床医生进行充分交流。
明确告知医生,自己能够接受取卵数量少,以换取卵子质量的提升。如此一来,医生便能依据你的实际状况,尽量减少促排药用量,从而实现试管治疗的“最高性价比”。

预估患者对促排药物不敏感
第二种情况一般是医生经过评估,判断患者的卵巢对促排药物反应可能不佳,为了保证促排效果,只能提高药量。这在大龄、卵巢早衰、多囊卵巢综合征以及有胰岛素抵抗问题的患者中,这种情况尤为普遍。
这是无法忽视的客观难题,药量不足很可能导致促排失败,所以才不得不加大剂量。因此,要是你存在影响卵巢对药物敏感度的问题,在进行试管治疗前,一定要提前进行改善。
尽量让自己在接受试管治疗时,是一个对药物敏感度良好的状态,而不是让医生棘手的“老大难”患者。
有些患者看到这儿或许会说:“我就是年纪大了,卵巢功能衰退了,这有什么办法呢?年龄又没法改变。”
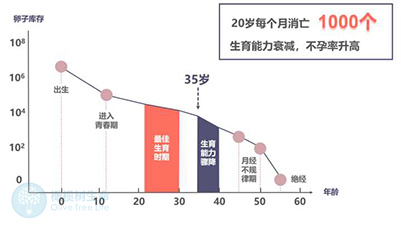
的确,年龄因素无法改变,但换个角度看,能改变的方面其实远超你的想象,只要愿意付出努力,许多影响试管成功率的因素都是可以改善的。
比如,在我们的试管保送班中,如果是FSH一直偏高,可以提前多周期用药进行控制;胰岛素抵抗、甲减等,可以用过饮食、运动、针对性的营养补充剂来改善;
生长激素、雄激素不足等可以提前临床用药弥补;高发的炎症、自由基、环境毒素等可以提前清除;甚至线粒体功能,AMH都有一定办法做出一定的改善。
当这些影响卵巢对激素敏感性的因素改善后,你就是你这个年龄段,相对更健康的个体,当然也就可以相对少用药,试管也就更容易成功了。在我们患者中,试管一次就成功的就不在少数。

总结一下
想试管更容易成功,首先要有“质量高于数量”的理念,可以接受更少促排药,更少的取卵数量,然后和医生充分沟通。
另外,试管前要充分改善影响卵巢对FSH敏感的各种因素,给医生一个更健康的个体,才有少用药和提高试管成功率的可能。

国外试管婴儿服务
更多试管百科
预约来电
LOVE & FAMILY
让你实现做父母的梦想
圆梦热线: 4008-257-611